Болит позвоночник в области поясницы: причины и лечение
Боль в спине – симптом, который часто вынуждает человека обратиться к врачу. Столкнуться с такими больными может любой специалист – терапевт, невропатолог, травматолог, хирург. С возрастом боли в спине появляются у большинства – как мужчин, так и женщин.
Несмотря на свою распространенность, эта проблема всегда требует индивидуального подхода, полноценного обследования и адекватного лечения.
Распространенность патологии
Боли в спине могут появляться даже в детском возрасте. У молодых людей низ спины обычно болит вследствие травм или чрезмерной физической нагрузки. В среднем возрасте распространенность болевого синдрома этой локализации достигает 30–50%. Боли часто бывают интенсивными и приводят к нетрудоспособности пациентов. Пиковая заболеваемость приходится на период от 35 до 50 лет.
Среди пожилых редко можно встретить человека, который никогда не чувствовал боли в спине, выше или ниже поясницы.
У женщин такие жалобы встречаются чаще. Возможно, это связано с большим количеством монотонных нагрузок на позвоночник женщины. Но не стоит сбрасывать со счетов и тот фактор, что мужчины в силу своего характера реже обращаются к врачам.
Боль в спине может быть острой, и тогда она продолжается не более месяца или исчезает вместе с выздоровлением. О хронической боли говорят, когда она беспокоит пациента на протяжении длительного времени, уменьшаясь или исчезая только на фоне лечения. В среднем возрасте переход от острого болевого синдрома к хроническому наблюдается у 30–40% людей.
Наиболее часто поражается пояснично-крестцовый отдел позвоночника – низ спины.
Пояснично-крестцовый отдел
Пояснично-крестцовый отдел позвоночника подвергается значительным весовым нагрузкам начиная с рождения. Ситуация усугубляется, если пациент страдает ожирением. В отличие от шейного отдела, в пояснично-крестцовом меньше объем движений, а ведь именно двигательная активность позвоночника замедляет дегенеративные процессы.
Нередко встречаются и аномалии развития этой области. Например, сращение пятого поясничного и крестцового позвонков – сакрализация, или отделение первого крестцового – люмбализация.
При недостатке кальция и развитии остеопороза именно в этом отделе чаще всего возникают компрессионные переломы тел позвонков.
Происхождение болей в пояснице
Особенности строения пояснично-крестцового отдела позвоночника и прилежащих анатомических структур таковы, что установить точную причину заболевания довольно сложно. Часто имеет место сочетание нескольких патологических процессов на этом уровне.
Именно поэтому в медицине появился термин для обозначения этого состояния – «неспецифические боли в спине». Вызывает дискомфорт в области поясницы поражение следующих структур:
- тел позвонков;
- межпозвонковых дисков;
- расположенных рядом мышц;
- связок позвоночного столба;
- фасций (например, пояснично-грудная фасция);
- капсулы суставов.
Эти структуры могут подвергаться воспалительным или дегенеративным воздействиям, сдавлению. Определение конкретной причины патологии важно для подбора лечения, но первоочередной задачей для любого врача является исключение специфического процесса – опухолевого или аутоиммунного. Это серьезные болезни с неблагоприятным прогнозом, для которых ранняя диагностика определяет не только успех лечения, но и выживаемость.
Существует ряд проявлений, которые позволяют врачу заподозрить специфический процесс и провести развернутое обследование. В медицине эти признаки принято называть симптомами «красного флага».
Симптомы «красного флага»
Красный флаг – признак опасности, предупреждение. Появление некоторых проявлений в сочетании с болями в пояснице настораживает врача и требует углубленного обследования. Что относят к симптомам «красного флага»? Чаще всего это следующие признаки:
- Боль в нижней части спины постоянная, не связанная с двигательной активностью.
- Усиление болевого синдрома в ночное время.
- Грызущий, мучительный характер боли.
- Продолжительность более месяца.
- Длительная лихорадка.
- Резкая, внезапная, значительная потеря веса, не связанная с диетой или голоданием.
- Выраженная скованность в пояснично-крестцовом отделе, ограниченные движения внизу спины.
- Серьезные неврологические симптомы, отличающиеся от таковых при ущемлении нервного корешка.
- Наличие в прошлом злокачественной опухоли.
- Наркомания, ВИЧ-инфицирование.
- Прием гормональных препаратов – кортикостероидов.
- Недавняя серьезная травма пояснично-крестцовой области.
- Возникновение симптомов впервые в возрасте до 20 или после 55 лет.
Любой из этих симптомов должен заставить врача настоять на дополнительном обследовании. Они могут быть следствием злокачественной опухоли позвоночника, спинного мозга, метастазов в эту область, миеломной болезни, аутоиммунного поражения соединительной ткани, перелома позвонков. Ранняя диагностика в этом случае позволяет значительно повысить шансы на успех лечения.
Основные причины болевого синдрома
Если у пациента нет настораживающих симптомов, вероятно, речь идет о неспецифических процессах. Они могут быть воспалительными или дегенеративно-дистрофическими, иногда связаны с обменными нарушениями. Чаще всего боли в поясничном отделе вызваны двумя основными причинами:
- Структурные изменения позвоночника и соседних образований.
- Мышечная дисфункция хронического характера.
Это две обширные группы разнообразных патологий. Их объединяет сходство протекающих патологических процессов и методы лечения.
Структурные изменения
Поясничные боли, возникающие из-за структурных изменений, весьма разнообразны. Они могут быть острыми и хроническими, легко поддаваться терапии или же требовать комбинированного лечения. Нередко выраженная острая боль требует проведения блокады – введения анальгетика непосредственно в очаг, вызывающий болевые ощущения.
Структурные изменения представлены следующими патологическими процессами:
- Спинальный стеноз в поясничной области.
- Фасеточный синдром.
- Болезни крестцово-подвздошных суставов.
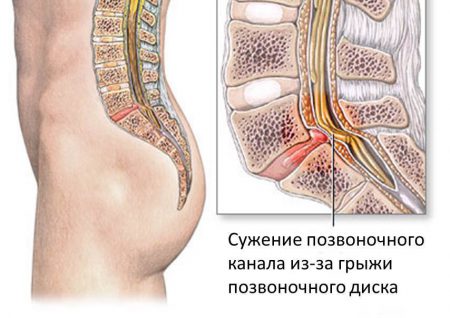
Спинальный стеноз
Сужение спинномозгового канала называется спинальным стенозом. В медицине его принято обозначать как СС. Поясничный СС – тяжелое заболевание, проявляющееся различными симптомами:
- Боль. Она ощущается внизу спины. Характерной особенностью является иррадиация – появление боли в ягодице с переходом на бедро и ниже по ноге. При выпрямлении поясницы дискомфорт усиливается, при наклоне вперед – уменьшается.
- Появление неприятных ощущений при ходьбе. В положении сидя они уменьшаются или исчезают.
- Слабость в ногах. Этот симптом встречается часто, но выражен не слишком сильно. Двигательная активность пациентов не страдает.
- Неустойчивость походки. Встречается не во всех случаях поясничного спинального стеноза.
- Разнообразные нарушения чувствительности.
Что приводит к поясничному СС? Эта патология бывает врожденной и приобретенной. Врожденная форма часто начинает проявлять себя на третьем – пятом десятке жизни, когда сужение позвоночного канала становится значительным. Причины приобретенного варианта – это практически всегда дегенеративные процессы в позвоночнике.
Поясничный СС развивается при гипертрофии и оссификации желтой связки позвоночника, выпячиваниях диска, межпозвонковых грыжах на этом уровне. Важным фактором является и остеоартроз дугоотростчатых суставов позвонков с их деформацией и образованием остеофитов.
Не всегда поясничный спинальный стеноз будет проявляться клинически. Он может оказаться случайной находкой на МРТ. Этот диагноз приобретает значение лишь в сочетании с появлением характерных симптомов.
Фасеточный синдром
Фасеточные, или дугоотросчатые суставы соединяют позвонки между собой, поддерживая стабильность позвоночного столба. Их капсула хорошо оснащена нервами, поэтому любой воспалительный или дистрофический процесс в области этих сочленений будет проявляться болью.
Почти половина случаев специфического болевого синдрома внизу спины связана с патологией фасеточных суставов и встречается как у женщин, так и у мужчин.
Боль обычно отмечается внизу, в области поясницы – выше пораженного сустава. Она тупая и монотонная, носит обычно двусторонний характер. Хотя встречаются пациенты, у которых дискомфорт ощущается только с одной стороны.
Иногда боль может напоминать таковую при ущемлении корешка. Она отдает в ягодицы, в ногу выше колена. Голень и стопа никогда при этом не страдают. Больше всего неприятные ощущения при фасеточном синдроме беспокоят пациентов утром и вечером.
Болезни крестцово-подвздошных суставов
Нарушение функции этих суставов приводит к появлению болевого синдрома и ограничению движений. Эта патология часто сопутствует спинальному стенозу и фасеточному синдрому. Характерной особенностью является боль, которая отдает в область паха.
Дисфункция этих суставов подтверждается блокадой с анестезирующим веществом. Если боль уменьшилась на 90% и более, значит, диагноз верен.
Мышечная дисфункция
Позвоночный столб – уникальная структура. Он окружен мышцами, фасциями и параспинальными связками. Важная роль принадлежит расположенной внизу спины пояснично-грудной фасции. Эти элементы плотно взаимодействуют друг с другом для защиты поясницы от травм.
Чтобы возник патологический спазм мышц внизу спины достаточно небольших физических нагрузок. Важна длительность их воздействия. Мышечный гипертонус может развиться при неправильном двигательном стереотипе, болезни позвоночника, переохлаждении. В отсутствие лечения зона гипертонуса увеличивается, боли возникают и выше поясницы. Сочетанная патология мышц и фасций носит название миофасциального синдрома. Основные критерии миофасциального синдрома:
- Местная боль.
- Плотный болезненный мышечный тяж, который можно прощупать в области поясницы или выше.
- Усиленная чувствительность в зоне этого тяжа.
- Ограничение двигательной активности.
- Разнообразные чувствительные нарушения.
- Появление триггерных точек – зон высокой чувствительности, боли. Они могут располагаться в окружающих поясницу мышцах, пояснично-грудной фасции.
Остеопороз
Остеопороз – это болезнь, вызванная нехваткой кальция в организме. Как следствие, кости становятся хрупкими, склонны к переломам даже при незначительных травмах. Остеопороз часто проявляется внизу спины. Случаются в этом отделе и компрессионные переломы.
Остеопороз очень распространен среди женщин после наступления климакса. Изменение гормонального обмена влечет за собой и нарушение баланса кальция. Женщины пожилого возраста входят в группу риска по компрессионным переломам позвоночника. Особенно часто это происходит в поясничном отделе.
Существует ли профилактика остеопороза? Да, женщины старшей возрастной группы должны принимать препараты кальция – по назначению врача.
Другие причины поясничных болей
Почему еще могут появляться боли в районе поясницы? Всегда ли они связаны с болезнями позвоночника? Нет, боли внизу спины могут вызываться совершенно другими причинами. Нередко патология внутренних органов приводит к ощущению боли в нижней части спины, ягодицах или даже ногах.
У женщин это бывает из-за гинекологических болезней. Хронические воспалительные процессы в яичниках и маточных трубах вызывают ощущения, что болит низ спины. Иногда там можно отметить и напряжение мышц, покалывание, прострелы.
У мужчин низ спины может болеть при патологии предстательной железы. Однако при этом заболевании основным характерным симптомом будет учащенное и ночное мочеиспускание.
Когда еще может болеть низ спины? Часто эту жалобу пациенты предъявляют при острых и хронических болезнях почек – пиелонефритах. Иногда, напротив, почечная патология вызывает дискомфорт в области выше поясницы. При цистите будет болеть низ живота, но может возникать острая, режущая боль, отдающая в пах и в ногу.
Воспаление легких иногда вызывает колющую боль в районе выше поясницы. При тяжелой форме болевой синдром может отмечаться во всей нижней части спины.
Наиболее тяжело протекает острый панкреатит с режущими опоясывающими болями выше поясницы, которые усиливаются от любого движения. Почечная и печеночная колики могут проявляться болью, отдающей в любую область – выше поясницы, в низ спины, в бедро, ногу.
Диагностика
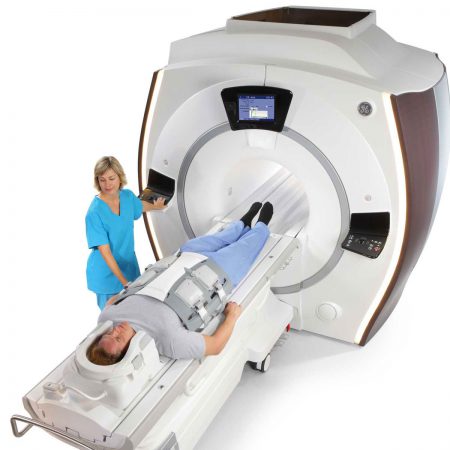
Учитывая сложность установления диагноза при появлении болей в нижней части спины, используются все возможные и доступные методы диагностики. Золотым стандартом является лучевое исследование. Боль внизу спины – повод для назначения рентгенографии, компьютерной томографии или магнитно-резонансного исследования.
Рентгеновские снимки являются рутинным исследованием. Они позволяют получить предварительную картину поражения, подтвердить или исключить переломы, оценить высоту межпозвонковых пространств. Однако для уточнения диагноза необходимо проведение КТ или МРТ.
В зависимости от предполагаемого диагноза, назначается соответствующая процедура, так как для каждой из них существуют свои показания. Компьютерная томография, например, позволит лучше оценить костные структуры, а магнитно-резонансное исследование – хрящевые и мягкотканные. При необходимости проводится усиление методов – контрастирование.
Иногда используется инвазивный метод – миелография, представляющий собой введение контрастного вещества в пространство, окружающее спинной мозг. К уточняющим методам обследования относят и электромиографию, позволяющую оценить состояние мышц.
Несмотря на важную роль инструментальной диагностики в патологии поясничной области, лабораторное обследование тоже может подсказать причину болезни.
Лабораторное обследование
При первичном обращении к врачу обязательно сдаются общие анализы – крови и мочи. Как они помогут помочь, если у пациента болит низ спины?
Не всегда боли в нижней части позвоночника связаны с его болезнью. Этот симптом встречается и при поражении почек. Стандартное исследование мочи поможет быстро провести дифференциальную диагностику.
В чем ценность общего анализа крови? Он показывает врачу общее состояние организма. Повышение уровня лейкоцитов говорит об инфекции, рост СОЭ – о воспалительном процессе и, возможно, аутоиммунном поражении позвоночника. Выраженное снижение эритроцитов и гемоглобина в пожилом возрасте будет тем самым «красным флагом», который укажет на вероятное метастатическое повреждение поясничной области.
Если у врача возникают подозрения на аутоиммунный процесс, он назначит биохимическое и иммунологическое обследование. Для него нужно будет сдавать кровь из вены.
Лабораторные анализы – важная часть диагностического поиска и ими не следует пренебрегать.
Лечение
Современные методы лечения неспецифических болей в нижней части спины отличаются от применяемых ранее. Терапия направлена на купирование болевого приступа, быстрое восстановление трудоспособности и социальной активности, профилактику последующих обострений.
Чем лечиться, если болит низ спины? Еще до назначения лекарственных средств, врач должен предупредить пациента об обязательном соблюдении некоторых правил. Они способствуют выздоровлению и заключаются в следующем:
Человек, у которого болит низ спины, должен понимать, что, несмотря на выраженный дискомфорт, болезни позвоночника обычно хорошо поддаются лечению. Острые боли обычно уходят в течение 5–7 дней.
Нужно избегать длительных и монотонных нагрузок на низ спины. Обычно это касается сидячей работы.
Следует как можно скорее восстанавливать двигательную активность нижней части спины. Постельный режим при этой патологии не показан. Но и злоупотреблять физическими нагрузками запрещено. Возвращение к обычной жизни и двигательной активности возможно, как только боли начнут ослабевать.
Кроме того, при лечении болей внизу спины широко используются лекарственные препараты.
Медикаментозная терапия
Учитывая разные причины возникновения болей в спине, лечение может включать в себя несколько групп препаратов. Чаще всего используются следующие лекарства:
- Анальгетики и противовоспалительные средства. Это обширная группа нестероидных препаратов (Диклоберл, Аэртал, Ибупрофен, Вольтарен, Дексалгин, Олфен, Ревмоксикам).
- Миорелаксанты – лекарства, устраняющие спазм мышц. Чаще всего из этой группы используются Мидокалм, Сирдалуд.
- Витамины группы B – Витаксон, Мильгамма.
- Антидепрессанты.
- Антиконвульсанты. Они присутствуют в схеме лечения, если обычные анальгетики не справляются. Антиконвульсанты борются с нейропатической болью. Широко используется Тебантин.
Лекарственные средства при заболеваниях спины применяются не только в виде таблеток и мазей. Они назначаются также внутримышечно и внутривенно. Эффективным медикаментозным методом лечения некоторых патологических синдромов являются блокады с анестезирующими веществами.
При недостаточном эффекте от консервативной терапии прибегают к хирургическому лечению.
Основные причины выбора оперативного вмешательства на этом уровне:
- Сохранение болевого синдрома более месяца на фоне лечения в случае большой межпозвонковой грыжи.
- Признаки сдавления корешков конского хвоста (нервные волокна на пояснично-крестцово-копчиковом уровне).
Боли в спине – это симптом, который требует обязательного врачебного осмотра. Он чаще всего является признаком неспецифических заболеваний спины, но в редких случаях может служить сигналом для выявления опасных патологических процессов.
При появлении болей в спине не стоит заниматься самолечением. Необходимо пройти полное обследование для установления точного диагноза.