Подагрический артрит: диагностика, симптомы и лечение
Подагра – это хроническое прогрессирующее системное заболевание, характеризующееся нарушением обмена солей мочевой кислоты, отложением их в тканях. В переводе с древнегреческого языка название болезни переводится как «ловушка для стопы».
С древних времен подагру считали благородным заболеванием, потому что только богачи могли себе позволить пить вдоволь вина и есть мяса.
Клинически патология проявляется подагрическим артритом и нефропатией.
Почему возникает подагрический артрит?
Болезнь чаще развивается у мужчин старше 50 лет, причем в 20 раз чаще, чем у женщин. Почему же это происходит?
Просто одной из причин развития подагрического артрита является генетическая предрасположенность, встречающаяся только у мужского пола. Возникает дефект гена, который кодирует синтез ферментов, участвующих в обмене мочевой кислоты и выделении ее почками.
Помимо врожденных особенностей, развитию подагры также способствуют:
- переедание;
- употребление большого количества мясной пищи;
- прием алкогольных напитков (особенно сухого вина, пива);
- малоподвижный образ жизни.
У женщин острый подагрический артрит возникает после наступления менопаузы в связи со снижением уровня половых гормонов (эстрогенов).
Повышение уровня мочевой кислоты также вызывает ряд заболеваний:
- болезнь Вакеза (истинная полицитемия);
- врожденные пороки сердца, сопровождающиеся повышением числа эритроцитов;
- хронические заболевания легких (эмфизема, хронический бронхит);
- некоторые опухоли (острый и хронический лейкоз, миеломная болезнь, лимфомы, карцинома почки);
- гиперфункция щитовидных желез;
- псориаз;
- гемолитические анемии;
- болезнь Виллебранда (врожденный дефект свертывания крови);
- болезнь Гоше;
- инфекционный мононуклеоз;
- хроническая почечная недостаточность;
- отравление свинцом и бериллием;
- состояния, сопровождающиеся нехваткой кислорода.
Классификации подагрического артрита по МКБ-10
По течению:
- острый;
- подострый;
- хронический с формированием параартикулярных тофусов.
По механизму:
- метаболического типа;
- гипоэкскреторного типа;
- смешанный.
Симптомы подагрической артропатии
Острый подагрический артрит обычно возникает в ночное время суток после обильного ужина с употреблением вина или пива. Человек, не задумываясь ни о чем плохом, ложится спать, а ночью внезапно просыпается от невыносимой боли в области суставов.
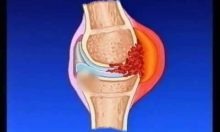
Чаще всего поражаются первый плюснефаланговый, коленный или голеностопный сочленения. Сустав увеличивается в размерах, кожа над ним становится синюшно-багровой и лоснится, локально повышается температура. Пациент не может пошевелить ногой, сустав не может выполнять свою функцию. Некоторые больные сравнивают возникающие болевые ощущения с болью при вывихе сустава или разрыве связок.
Острый приступ обычно сопровождается общей слабостью, лихорадкой с ознобом, тошнотой, рвотой и отсутствием аппетита.
Первый приступ в большинстве случаев продолжается до недели, затем все симптомы поражения исчезают: нога уменьшается до прежних размеров, кожа восстанавливает нормальную окраску, снижается температура тела. Пациенты возвращаются к полноценной жизни вплоть до нового приступа. Каждый новый приступ возникает все быстрей.
Провоцировать новые атаки могут:
- острые респираторно-вирусные заболевания;
- физическое переутомление;
- нервно-эмоциональное напряжение, стрессы;
- травмы, ушибы ног;
- прием некоторых лекарственных препаратов (диуретики, антикоагулянты).
Подострая форма сопровождается незначительным болевым синдромом и отеком тканей
.
К признакам хронического подагрического артрита относятся следующие проявления:
- постепенно в патологический процесс вовлекается большинство сочленений нижних и верхних конечностей;
- развивается тугоподвижность суставов, их дефигурация, функция может быть полностью утрачена;
- вокруг места поражения возникает мышечная атрофия;
- боль во время приступов становится менее интенсивной, переносится больными легче, но полностью не исчезает;
- приступ может продолжаться по несколько недель;
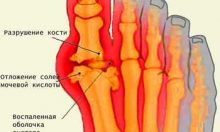
- в местах отложения мочевой кислоты (пальцы кистей и стоп, коленные суставы, ушные раковины, в области локтей, ахиллова сухожилия) образуются тофусы – подкожные плотные бугорки, кожа над которыми может изъязвляться, и наружу выделяется бело-желтое творожистое кристаллообразное вещество, состоящее из солей мочевой кислоты. Вскрывшиеся тофусы не инфицируются, но заживают медленно.
Подагрический статус – очень опасное осложнение патологии, характеризующееся непрекращающимся приступом боли и отеком тканей, вызванным массивным выбросом в кровь мочевой кислоты.
Атипичные формы подагрового артрита:
|
Форма болезни |
Характеристика |
|---|---|
|
Ревматоидноподобный |
Для него характерно первичное поражение мелких суставов кистей по типу моно- или олигоартрита. |
|
Псевдофлегмонозный |
На первый план выходят проявления интоксикации: высокая лихорадка, проливные поты, сотрясающий озноб. |
|
По типу инфекционно-аллергического полиартрита |
Воспалительный процесс быстро стихает, может перемещаться от одного сустава к другому. |
|
Малосимптомный |
Пациента беспокоит лишь умеренная боль с легкой гиперемией кожи. |
|
Периартрический |
Патологический процесс локализуется в окружающих сустав тканях (сухожилия, сумки), чаще всего поражается пяточное сухожилие. |
Диагностика заболевания
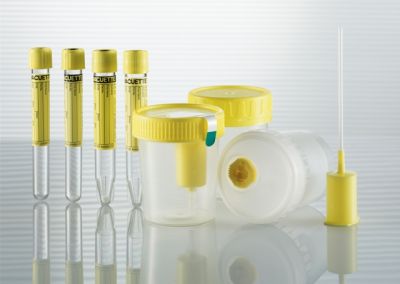
Существует множество лабораторных и инструментальных методов обнаружения артропатии:
|
Метод диагностики |
Что выявляет |
|---|---|
|
Общий анализ крови |
Увеличение числа лейкоцитов, особенно нейтрофилов, повышение СОЭ, анемия, уменьшенное количество тромбоцитов |
|
Общий анализ мочи |
Смещение рН в кислую сторону, выявление кристаллов мочевой кислоты |
|
Биохимический анализ крови |
Появление в крови белков острой фазы в большом количестве (С-реактивный белок, серомукоид, сиаловые кислоты, гаптоглобин), повышение уровня мочевой кислоты более чем на 0,40 ммоль/л, увеличение концентрации азотистых шлаков (мочевина, креатинин) |
|
Рентгенография сустава |
Сужение суставной щели, краевые костные эрозии, «симптом пробойника» – тофус проникает глубоко внутрь кости, тем самым разрушая ее |
|
Исследование синовиальной жидкости |
Большое количество лейкоцитов, в особенности гранулоцитов, кристаллы урата натрия |
|
Пункционная биопсия тофусов |
Обнаружение кристаллов урата натрия |
Анализ крови и мочи для выявления уратов необходимо проводить после 3-дневной диеты, исключающей употребление пуринов (мясо, рыба, бобовые, чай, кофе, пиво, сухое красное вино).
Подагрический артрит следует отличать от:
- приступа псевдоподагры;
- реактивного артрита;
- полисиндромного ревматизма;
- ревматоидного артрита;
- обострения остеоартроза.
Лечение патологии
Лечение острого подагрического артрита зависит от того, насколько далеко зашло заболевание. Терапия болезни преследует две основные цели:
- купирование острого болевого приступа;
- предотвращение развития рецидивов и хронизации процесса.
Как лечить подагрический артрит, знают, в первую очередь, врачи-ревматологи, к которым нужно обращаться в случае появления первых признаков.
Терапия подагры, как и многих других заболеваний, начинается с немедикаментозных методов:
- диета №6 – исключение из рациона мясных и молочных продуктов, рыбы, ограничение приема соли, жиров. Больному рекомендуется пить до 2,5 л жидкости (щелочная минеральная вода, чаи, соки, клюквенный морс), есть каши, овощи и фрукты;
- снижение массы тела;
- активизация больного – дозированные физические нагрузки, спортивная ходьба.
Купирование острого приступа:
- противовоспалительные и болеутоляющие препараты: диклофенак натрия и калия (Раптен рапид), нимесулид (Найз, Нимесил), ибупрофен (Нурофен) при отсутствии противопоказаний;
- колхицин – самый старый препарат для лечения подагры, имеет множество побочных эффектов, из-за чего его применение ограничено;
- глюкокортикостероиды: преднизолон, триамцинолона ацетонид отлично устраняют отек тканей, препятствуют пролиферации клеток. Могут назначаться в виде таблеток или уколов в сустав.
Лечение хронических форм направлено на снижение уровня уратов в крови и моче путем угнетения синтеза мочевой кислоты или ускорения ее экскреции.
Препараты, ингибирующие образования уратов:
- аллопуринол;
- тиопуринол.
Лекарственные вещества, повышающие выделение мочевой кислоты почками:
- сульфинпиразон (антуран);
- пробенецид (бенемид);
- бензобромарон (дезурик).
Физиотерапевтические методы лечения:
- ультрафиолетовое облучение;
- фонофорез, ионофорез;
- рефлексотерапия;
- точечный массаж;
- теплолечение;
- бальнеотерапия.