Радикулит пояснично-крестцовый: симптомы
Заболеваниям позвоночного столба отводится важное место в современном обществе. Снижение двигательной активности наряду с повышенными нагрузками вносит существенный вклад в развитие скелетной патологии. При этом прежде всего страдает именно поясничный отдел, который подвержен максимальному воздействию механического фактора.
Нельзя не согласиться с тем, что движение является неотъемлемой составляющей человеческой жизни, а заболевания позвоночника значительно ограничивают физическую активность пациентов. Поэтому патология пояснично-крестцового отдела продолжает быть актуальной для многих людей, заставляя их обращаться к врачу в поиске способов эффективного лечения болезни.
Причины
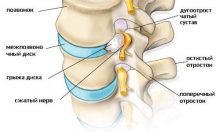
Очень часто пациенты обращаются за помощью с жалобами на боли в спине, которые становятся результатом сжатия нервных корешков. За этим симптомом в основном скрывается пояснично-крестцовая радикулопатия, которая все же не является самостоятельным диагнозом. Более того, она может развиваться под воздействием совершенно разнородных факторов. Они, как правило, касаются состояния позвоночного столба.
Бывают случаи, когда происходит воспаление спинномозгового корешка. Тогда диагностируют пояснично-крестцовый радикулит. Он может возникать самостоятельно либо под влиянием компрессионного фактора. Когда воспалительные изменения развиваются на фоне обменно-метаболических или токсических нарушений, они имеют первичный характер, если же им предшествовала вертеброгенная радикулопатия – вторичный. Таким образом, можно сказать, что корешковые поражения поясничного отдела позвоночника развиваются в результате таких состояний:
- Остеохондроз.
- Межпозвонковая грыжа.
- Спондилоартроз.
- Болезнь Бехтерева.
- Искривления позвоночника.
- Ревматоидный артрит.
- Травмы, последствия операций.
- Опухолевые поражения.
Однако это в основном факторы локального воздействия, а существуют и общие нарушения, провоцирующие появление радикулита. К ним относят инфекционные болезни (бруцеллез, сифилис, туберкулез, грипп), ревматизм, спинальный менингит (арахноидит), почечная недостаточность, интоксикации химическими веществами.
Нервные корешки вовлекаются в патологические процессы различной природы. Поэтому установить причину радикулита можно после клинического и дополнительного обследования.
Симптомы
Вертеброгенная или дискогенная радикулопатия проявляется корешковым синдромом. Это понятие объединяет достаточно большую группу симптомов, возникающих при патологии пояснично-крестцового отдела позвоночника. И главная задача врача на первичном этапе – выявить и детализировать все жалобы пациента, чтобы установить максимально полную клиническую картину заболевания.
Основным симптомом, доставляющим наибольшие страдания пациентам, является боль. Ее характер может быть различным, что зависит от механизмов и выраженности патологических процессов. Так, поясничная радикулопатия может сопровождаться следующими признаками:
- Люмбаго – острый прострел в области поясницы, возникающий после физической нагрузки. Продолжительность различная – от нескольких часов до суток.
- Люмбалгия – поясничные боли, которые имеют подострый или хронический характер, ноющие, распространенные. Они могут быть постоянными, периодически усиливаясь.
- Люмбоишиалгия – боли, распространяющиеся из поясничной области в ягодицу и ногу, до стопы. Могут приобретать стреляющий или жгучий характер.
Такие симптомы сопровождаются напряжением околопозвоночных мышц, сглаживанием поясничного лордоза. Пациент принимает вынужденную позу, которая помогает облегчить боль. По этой же причине движения в позвоночнике существенно ограничены. При пальпации можно заметить мышечные уплотнения, болезненность паравертебральных точек и мест выхода седалищного нерва. При поднятии прямой ноги из положения лежа на спине определяются положительные симптомы натяжения (Ласега).
Болевые ощущения становятся основным компонентом корешкового синдрома при дегенеративно-дистрофических заболеваниях позвоночника.
Другая группа симптомов связана с неврологическими расстройствами. Пояснично-крестцовая радикулопатия сопровождается нарушением передачи импульса по различным волокнам: двигательным, чувствительным и вегетативным. Нарушение нервных процессов может привести к появлению следующих признаков:
- Оживление или угнетение сухожильных рефлексов.
- Снижение мышечной силы.
- Гипотрофии, выпадение волос.
- Парезы или параличи.
- Ощущение онемения, покалывания, жжения кожи.
- Снижение различных видов чувствительности.
- Тазовые расстройства: недержание мочи, импотенция.
Признаки раздражения или выпадения функции определяются в тех участках, которые получают иннервацию от пояснично-крестцового отдела позвоночника, а именно в нижней части тела. Они, как правило, появляются при длительном течении заболевания, когда не проводилось адекватного лечения или в результате острого и выраженного патологического воздействия (например, при травмах).
Когда патология характеризуется тяжелым течением, то приходится рассматривать вопрос о предоставлении пациенту соответствующей группы инвалидности.
Диагностика
Выявить пояснично-крестцовый радикулит помогают дополнительные методы диагностики. Если по результатам клинического обследования врач устанавливает предположительный диагноз, то по результатам инструментального и лабораторного исследования подтверждает его. Таким образом, пациенту с корешковым синдромом рекомендовано пройти такие процедуры:
- Клинические анализы крови и мочи.
- Биохимия крови (мочевина, креатинин, электролиты, ревмопробы, острофазовые показатели).
- Токсикологический анализ крови.
- Рентгенография позвоночника.
- Магнитно-резонансная томография.
- Компьютерная томография.
- Электромиография.
После осмотра врача общей практики обязательно необходимо проконсультироваться у невропатолога (вертебролога), травматолога. В результате комплексного обследования пациента можно сделать вывод о причинах радикулопатии и начинать формирование терапевтической программы.
Современные диагностические средства имеют высокую степень достоверности, но все же имеют вспомогательный характер по отношению к врачебному обследованию.
Лечение
Лечить радикулопатию поясничного отдела позвоночника необходимо комплексно. Во-первых, это означает, что необходимо воздействовать на причины, механизм развития болезни и ее симптомы. Во-вторых, должны применяться различные методики консервативного и хирургического воздействия, позволяющие получить максимальный результат. Чаще всего при поражении позвоночного столба используют все доступные средства:
- Медикаментозное лечение.
- Физиотерапию.
- Лечебную гимнастику.
- Мануальную терапию и массаж.
- Операцию.
Вылечить вертеброгенную патологию можно только при неукоснительном следовании рекомендациям врача. Пациентам необходимо проявить терпение и упорство в достижении цели, ведь многое зависит именно от собственных усилий.
Медикаментозное лечение
При появлении радикулопатии в первую очередь стремятся устранить наиболее тяжелые симптомы заболевания, параллельно воздействуя на его этиопатогенетические моменты. Для этого используют достаточно широкий спектр препаратов, оказывающих разностороннее воздействие на нервные корешки и структуры осевого скелета. К ним можно отнести следующие лекарственные средства:
- Нестероидные противовоспалительные (диклофенак, мелоксикам, лорноксикам).
- Миорелаксанты (толперизон).
- Витамины группы B (тиамин, пиридоксин, цианокобаламин).
- Противоотечные (L-лизина эсцинат).
- Сосудистые (Солкосерил).
- Улучшающие микроциркуляцию (пентоксифиллин).
- Стимулирующие проведение нервных импульсов (ипидакрин).
Любые препараты должны применяться по согласованию с врачом и в соответствии с его рекомендациями, где будут указаны дозировки и курс приема. Самостоятельное лечение недопустимо.
Радикулопатия требует интенсивного медикаментозного лечения с использованием высокоэффективных и безопасных препаратов.
Физиотерапия
Физические методы помогают лечить любые корешковые поражения при вертеброгенной патологии. Это основано на широких позитивных эффектах такой терапии: противовоспалительном и обезболивающем, улучшении кровообращения и нервной трофики, нормализации биохимических процессов в пораженной зоне. За счет такого воздействия удается ускорить заживление тканей и общее выздоровление. Пациентам рекомендуют пройти курс таких процедур:
- Электро- или фонофорез препаратов.
- Лазеротерапия.
- УВЧ-терапия.
- Электротерапия.
- Рефлексотерапия.
- Магнитотерапия.
- Бальнеотерапия.
При назначении каждого из указанных методов учитываются все показания и ограничения. Следует помнить, что многие процедуры противопоказаны при общих заболеваниях с лихорадкой, опухолевых процессах, тяжелых сердечно-сосудистых болезнях, некоторой кожной патологии, беременности.
Чтобы получить максимальный эффект от физиотерапии, следует регулярно посещать процедуры в течение всего курса.
Лечебная гимнастика
Очень сложно вылечить патологию позвоночного столба без лечебной физкультуры. С помощью упражнений достигается необходимая прочность мышечного каркаса, усиливается стабильность структур, производится декомпрессия нервных корешков. Для этого могут использовать как традиционные гимнастические методики, так и другие – кинезиотерапию и тракционную терапию.
Если говорить о лечебной физкультуре при радикулите поясницы, то все движения должны выполняться в положении лежа для снижения нагрузки на позвоночник. Для этого можно рекомендовать следующие упражнения:
- В положении на спине с согнутыми в коленях ногами напрягать мышцы передней брюшной стенки.
- Лежа с прямыми ногами, приподнять одну из них, согнув в колене, затем выпрямить и опустить.
- Приподнимать прямые ноги над полом, удерживаясь в таком положении 5 секунд.
- Делать ногами упражнение «велосипед».
- Из положения лежа, приподнимая таз и опираясь на согнутые в коленях ноги и лопатки, выгибать поясницу, делая «мостик».
- Разведя руки в стороны и согнув ноги в коленях, проводить вращение тазом в стороны, наклоняя нижние конечности к полу. Верхняя часть тела должна при этом оставаться неподвижной.
- Лежа на животе, поочередно поднимать прямые ноги вверх, удерживая их в таком положении на 10 секунд.
- Находясь на животе, сцепить руки в замок за спиной и приподнимать голову с плечевым поясом, чтобы свести лопатки.
- Лежа на спине, поочередно притягивать согнутые в коленях ноги к животу, охватывая их руками.
Методики кинезиотерапии основаны на активизации собственных резервов организма для борьбы с заболеванием. Для этого используют специальные тренажеры, с помощью которых разрабатываются и растягиваются необходимые мышцы. Для декомпрессии корешков хорошо помогает лечение вытяжением – сухим или водным. Тракционная терапия проводится на специальных кроватях за счет собственного веса пациента или дополнительных грузов.
Лечить вертеброгенную радикулопатию необходимо с обязательным использованием различных элементов лечебной физкультуры. Также это имеет большое значение в плане реабилитационных мероприятий после операции.
Мануальная терапия и массаж
Проводить сеансы мануальной терапии, как и гимнастические занятия, можно только после ликвидации острых признаков заболевания. Такое лечение не должно приносить боль, наоборот, в долгосрочной перспективе оно призвано избавить пациента от подобного симптома.
Во время занятий с мануальным терапевтом устраняются различные функциональные блоки, подвывихи межпозвоночных суставов, корректируются некоторые деформации. Специалист использует методики сгибания и разгибания, вытяжения и скручивания позвоночника. Во время работы наблюдается характерный хруст в пояснице, который не должен сопровождаться неприятными проявлениями.
Также необходимо пройти курсы массажа спины. Это поможет лечить корешковые поражения за счет эффектов мышечного расслабления, улучшения кровообращения и стимуляции лимфооттока. Каждый элемент массажа несет постепенное воздействие на пораженный участок: поглаживание, растирание и разминание.
Мануальная терапия должна проводиться опытным специалистом и только при соответствующих показаниях.
Операция
Хирургическое лечение показано в тех случаях, когда консервативными средствами не удается достичь выраженного и длительного эффекта. С помощью операции устраняют непосредственную причину вертеброгенной радикулопатии: костные разрастания или осколки, грыжевые выпячивания, опухоли. Таким образом, происходит декомпрессия корешка, а пациент ощущает значительное улучшение сразу после хирургического вмешательства.
В последнее время все чаще используют малоинвазивные технологии при операциях на позвоночном столбе. Такие методики имеют весомые преимущества перед традиционными:
- Минимальная травматичность и кровопотеря.
- Низкий риск нежелательных явлений.
- Сокращение сроков реабилитации.
- Высокая эффективность.
В основном операции проводят эндоскопически под видеонаблюдением либо рентгенологическим контролем. Конкретная методика определяется видом патологии и ее распространенностью. В некоторых случаях все же приходится выполнять хирургическое вмешательство из открытого доступа, особенно при необходимости стабилизации и фиксации позвоночных сегментов (спондилодез). После операции следует пройти курс реабилитационных мероприятий, которые включают различные консервативные средства.
Поражение пояснично-крестцового отдела позвоночника очень часто сопровождается корешковым синдромом. Прежде чем начинать терапию, следует установить происхождение радикулопатии. Только после этого можно говорить о возможности устранения компрессионного фактора и нормализации функциональных возможностей пациента.