Симптомы и лечение грудного радикулита
Заболевания позвоночного столба относятся к одним из наиболее распространенных среди скелетной патологии. Не секрет, что каждый день человек испытывает различные нагрузки. Большая их доля приходится именно на позвоночник. Это связано с его эволюционной ролью, поскольку при ходьбе, а тем более беге, необходимо постоянно амортизировать движения. А если и профессиональная деятельность человека сопряжена с повышенными нагрузками, то позвоночник будет страдать еще сильнее.
Грудной радикулит нельзя отнести к редким болезням. Хотя по распространенности он и уступает поражению поясничного отдела, но у лиц трудоспособного возраста заболевание становится частой причиной ограничения двигательной активности.
Вопреки расхожему мнению, это патология далеко не старческого возраста – ей подвержены в основном мужчины возрастом от 45 до 65 лет. Чтобы определить, почему беспокоит грудной радикулит, нужно в первую очередь разобраться в его причинах.
К заболеваниям позвоночника нужно относиться со всей серьезностью, поскольку они могут привести к существенному снижению качества жизни.
Причины
Радикулит – это поражение спинномозгового корешка воспалительной природы. В грудном отделе насчитывается 12 позвонков, между которыми проходят нервные волокна. В свою очередь, позвоночный столб удерживается мышцами и связками. Воспаление корешка может возникать в ответ на местные патологические процессы или заболевания всего организма.
Поэтому нужно учитывать все факторы, которые способны спровоцировать грудной радикулит. В большинстве случаев причиной заболевания становятся такие состояния:
- Спондилиты.
- Остеохондроз.
- Межпозвонковые грыжи.
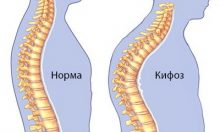
- Деформации позвоночника (сколиоз, кифоз, лордоз).
- Болезнь Бехтерева.
- Миозиты.
- Травмы позвоночника (вывихи, переломы).
- Респираторные вирусные инфекции.
- Ожирение.
- Сахарный диабет.
- Переохлаждение.
- Длительная работа в неудобных позах.
Учитывая разнообразие факторов развития радикулита, следует особое внимание уделить диагностическому процессу. Ведь известно, что излечиться от болезни можно лишь устранив ее причину. Поэтому необходимо довериться врачу, который проведет всестороннее обследование.
Поставить предварительный диагноз помогает клиническое обследование пациента, которое включает оценку жалоб, осмотр и объективное исследование.
Симптомы
Когда говорят о радикулите, то всегда представляют себе боли в спине. Это и на самом деле так, поскольку этот симптом является центральным в клинической картине заболевания. Но для его оценки потребуется дополнительная детализация, поскольку существует большое число заболеваний с подобными признаками.
Кроме того, нельзя забывать, что нервные волокна, выходящие из спинного мозга в грудном отделе, иннервируют не только поверхностные структуры тела (кожу, мышцы), но и внутренние органы: бронхи, плевру, сердце, диафрагму, часть кишечника. Поэтому воспаление корешков будет закономерно приводить к изменению их функции.
Обобщив всю информацию, полученную при клиническом обследовании пациента, можно выделить наиболее распространенные симптомы радикулита грудного отдела позвоночника:
- Резкие колющие, стреляющие или жгучие боли в спине, между лопаток с иррадиацией в межреберья, шею или поясницу.
- Усиление при любой нагрузке: поворотах, наклонах, глубоком дыхании, кашле или чихании.
- Онемение и покалывание кожи груди.
- Учащенное сердцебиение.
- Повышение артериального давления.
- Одышка.
- Кашель.
- Вздутие живота.
- Запоры.
При объективном осмотре можно заметить болезненность околопозвоночных точек грудного отдела при пальпации, там же отмечается напряжение мышц, характерны положительные симптомы натяжения. Выраженность и характер проявлений зависит от распространенности патологии и ее стадии. Как правило, развитие радикулита проходит в два этапа:
- Неврологический – когда присутствуют симптомы раздражения нервов: боль, мышечный спазм, повышение чувствительности и рефлексов.
- Невротический – когда преобладают симптомы выпадения функции: снижение чувствительности и рефлексов, уменьшение боли, возрастание мышечной слабости.
Как видим, клиническая симптоматика грудного радикулита довольно разнообразна. По некоторым проявлениям трудно сказать о патологии позвоночника. С учетом того, что похожие симптомы могут наблюдаться и при заболеваниях внутренних органов, исключительно важное значение приобретает дифференциальная диагностика с патологией сердечно-сосудистой, дыхательной и пищеварительной систем.
Клиническая картина радикулита состоит из довольно ярких признаков. Они помогут установить правильный диагноз.
Диагностика
После предварительного заключения врача общей практики выполняются уточняющие исследования, проводятся консультации смежных специалистов, что позволяет поставить заключительный клинический диагноз. Чтобы установить локальные и общие изменения в организме при грудном радикулите, нужно провести некоторые дополнительные исследования с помощью лабораторных и инструментальных методов. К ним относят:
- Общий анализ крови.
- Общий анализ мочи.
- Биохимический анализ крови.
- Рентгенография.
- Магнитно-резонансная томография.
- Компьютерная томография.
- ЭКГ.
- Электромиография.
Большое значение отводится не только визуализирующим методам, наглядно демонстрирующим локальные изменения в позвоночнике, но и тем, которые помогают исключить патологию внутренних органов. После установления точного диагноза пора приступать к лечению радикулита грудного отдела позвоночника.
Лечение
Как и любая патология позвоночника, грудной радикулит нуждается в комплексной терапии. Лечение заключается в использовании консервативных и оперативных методов. Выбор необходимых средств определяется степенью развития патологии и ее происхождением, а также особенностями организма пациента и сопутствующими заболеваниями.
Медикаментозная терапия
Лечение радикулита базируется на применении медикаментов. Правильно подобранная схема терапии позволяет избавиться от боли, снять воспаление и ликвидировать неприятные симптомы болезни. Это можно сделать в течение небольшого промежутка времени, поскольку препараты обладают высокой эффективностью. Для лечения можно использовать следующие лекарственные средства:
- Противовоспалительные и обезболивающие (Мовалис, Диклоберл, Нимесил).
- Миорелаксанты (Мидокалм, Толперил).
- Витамины группы В (Нейрорубин, Мильгамма).
- Хондропротекторы (Терафлекс).
- Улучшающие кровообращение (Трентал).
- Противоотечные (L-лизина эсцинат).
- Глюкокортикоиды (Дексаметазон).
Кроме того, в качестве поддерживающей терапии можно использовать лекарственные формы для местного применения: мазь, гель, пластырь с противовоспалительными средствами.
Медикаментозное лечение должно проходить под наблюдением врача и в соответствии с его рекомендациями.
Физиотерапия
В комплексе лечения используют и физические средства воздействия на патологический процесс. Совместно с лекарственными препаратами они позволяют достичь более выраженного эффекта при обострении болезни, что минимизирует временные затраты. Следует рассмотреть возможность применения следующих методик:
- Электрофорез с препаратами (новокаин, гидрокортизон).
- УВЧ-терапия.
- Лазерное лечение.
- Магнитотерапия.
- Бальнеотерапия.
Как и другие методы лечения, указанные процедуры должны назначаться в соответствии с показаниями. Целесообразность тех или иных методов определяется физиотерапевтом совместно с травматологом.
Лечебная гимнастика
Восстановить мышечную силу, укрепить позвоночник, стабилизировать и разгрузить его позволяют упражнения лечебной гимнастики. Этот метод дает возможность сохранять и поднимать уровень двигательной активности, преодолевая болезнь. Сначала лечение проводится под контролем врача ЛФК, чтобы избежать ошибок, а далее пациент может выполнять гимнастику и самостоятельно. Рекомендуют выполнять такие упражнения:
- Лежа на спине, при вдохе завести руки за голову и потянуться, а на выдохе расположить их вдоль тела.
- Лежа на спине, согнуть ноги в коленях, подтянув к животу и стараясь дотронуться к ним лбом.
- Лежа на спине, развести руки в стороны, а ноги согнуть в коленных суставах. Делать наклоны нижними конечностями к полу, сохраняя при этом положение рук.
- Лежа на животе с вытянутыми вдоль тела руками, поднимать голову и пояс верхних конечностей.
- Сидя на стуле со спинкой, завести руки за голову, на вдохе разгибаться назад, после чего согнуться вперед при выдохе.
- Стоя охватить кистью одной руки запястье другой и поднять их над головой. Проводить наклоны в стороны, чтобы ощущать некоторое натяжение мышц спины на противоположной стороне.
Все упражнения выполняются в медленном темпе, плавно, постепенно наращивая их интенсивность. Занятия должны проводиться регулярно.
Хирургическое лечение
Если консервативные методы не оказали должного эффекта и сохраняются признаки болезни, то приходится выполнять хирургическое вмешательство. Когда есть локальные причины поражения нервного корешка, то их нужно устранить с помощью операции. Могут применять такие методики:
- Из открытого доступа.
- Эндоскопические.
- Микрохирургические.
В последнее время во всем мире отдают предпочтение мини-инвазивным операциям, при которых используются небольшие надрезы и травматизация тканей незначительная. Это сокращает сроки реабилитации и риск нежелательных явлений.
При грудном радикулите нужно своевременно обратиться к врачу, чтобы остановить заболевание на раннем этапе. Адекватное лечение восстановит двигательную активность и привычный ритм жизни.